Choroby odkleszczowe
Kleszczowe zapalenie mózgu (KZM) – jest chorobą wywoływaną przez wirusa kleszczowego zapalenia mózgu. Może przebiegać bezobjawowo lub często ograniczać się do choroby przebiegającej z gorączką, ale może również prowadzić do bardzo agresywnych następstw neurologicznych. Do zakażenia u ludzi dochodzi zwykle poprzez ukąszenie kleszcza, ale możliwe jest również zakażenie pokarmowe po spożyciu niepasteryzowanego mleka. Jedyną skuteczną ochroną przed KZM jest aktywne szczepienie. Obecnie nie ma swoistej terapii przeciwwirusowej w leczeniu KZM.
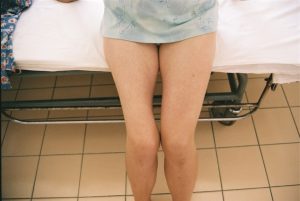 Atrofia mięśni dwa lata po prażeniu 4-kończynowym (Fot. J. Zajkowska)
Atrofia mięśni dwa lata po prażeniu 4-kończynowym (Fot. J. Zajkowska)
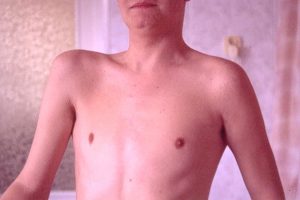 Atrofia mięśni obręczy barkowej obustronnie (Fot. J. Zajkowska)
Atrofia mięśni obręczy barkowej obustronnie (Fot. J. Zajkowska)
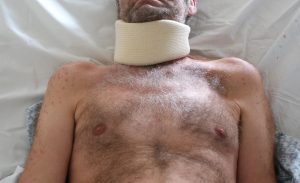 Porażenie splotów barkowych (Fot. J. Zajkowska)
Porażenie splotów barkowych (Fot. J. Zajkowska)
Borelioza zwana również boreliozą z Lyme – jest najczęściej rozpoznawaną chorobą odkleszczową w Europie. Tylko wkłuty w skórę kleszcz ma zdolność transmitowania bakterii, zdolnych do wywołania zakażenia. W Europie zachorowani na boreliozę wywołuje kilka krętków należących do B. burgdorferi s.l. Wszystkie z nich potrafią wywołać zmianę skórną zwaną Eythema migrans, najczęściej rozpoznawaną postać boreliozy. Druga co do częstości to postać neuroboreliozy wczesnej, inne postacie jak stawowa, sercowa, oczna występują rzadziej. Rozpoznanie boreliozy, polega na określeniu objawów, które spełniają kryteria zdefiniowanych przypadków potwierdzone testami laboratoryjnymi. Choroba skutecznie leczona jest antybiotykami.
Postaci skórne boreliozy.
- Rumień wędrujący (erythema migrans, EM) to pierwszy widoczny objaw wczesnej zlokalizowanej postaci boreliozy (LB), który pojawia się na skórze w miejscu ukłucia przez kleszcza między 3-30 dniami (średnio po 1-2 tygodniach) od zakażenia. Jest to najczęstszy symptom LB notowany u około 60-80% zakażonych. Zmiana ma początkowo postać drobnej jasno-czerwonej plamki lub grudki, która w ciągu kilku dni rozszerza się obwodowo przyjmując formę owalnej plamy rumieniowej o średnicy powyżej 5 cm (średnio od 10-20 cm). Występują dwie postaci EM: (i) typowa z postępującym centralnie przejaśnieniem, otoczonym przez wyraźnie jasnoczerwony pierścień o szerokości 1-3 cm oraz (ii) nietypowa – w postaci jednolitej intensywnie czerwonej lub bladoróżowej plamy o nieregularnym kształcie. EM mogą towarzyszyć objawy grypopodobne z łagodnymi bólami głowy, bóle mięśniowe i/lub stawowe. EM może współistnieć z objawami wczesnej rozsianej boreliozy (neuro- i kardioboreliozy).
- Chłoniak limfatyczny skóry (Lymphadenosis benigna cutis, LBC). Pojawia się u 2-3% chorych, w ciągu kilku tygodni od zakażenia, przyjmując postać pojedynczego, niebolesnego sino-czerwonego zgrubienia, guzka. LBC umiejscawia się zwykle na małżowinie usznej (zwłaszcza na płatkach usznych), brodawce sutkowej, głównie u dzieci.
- Przewlekłe zanikowe zapalenie skóry kończyn (acrodermatitis chronica atrophicans, ACA). Jest typowym objawem późnej LB, który ujawnia się wiele lat od zakażenia u nieleczonych chorych, przede wszystkim u osób starszych, zwłaszcza kobiet. Zmiany lokalizują się na dystalnych częściach kończyn, włącznie z grzbietem stóp i dłoni oraz na łokciach. W początkowej fazie obserwuje się sino-czerwone wolno postępujące zmiany prowadzące do stopniowej atrofii skóry. W efekcie następuje ścieńczenie naskórka z poszerzeniem żył (teleangiektazje), skóra staje się sucha, „bibułkowato” pomarszczona i ciemnoczerwona.
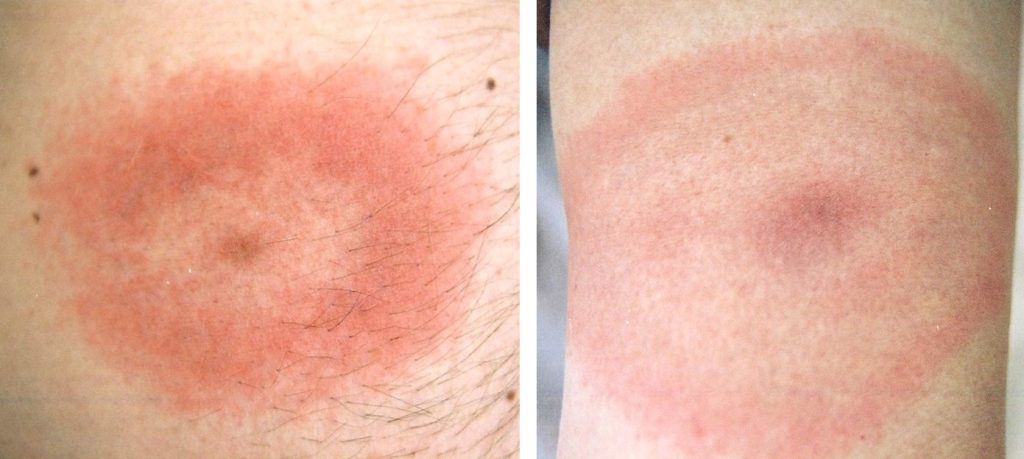
Rumień wędrujący (postać typowa) (Fot. J. Zajkowska).
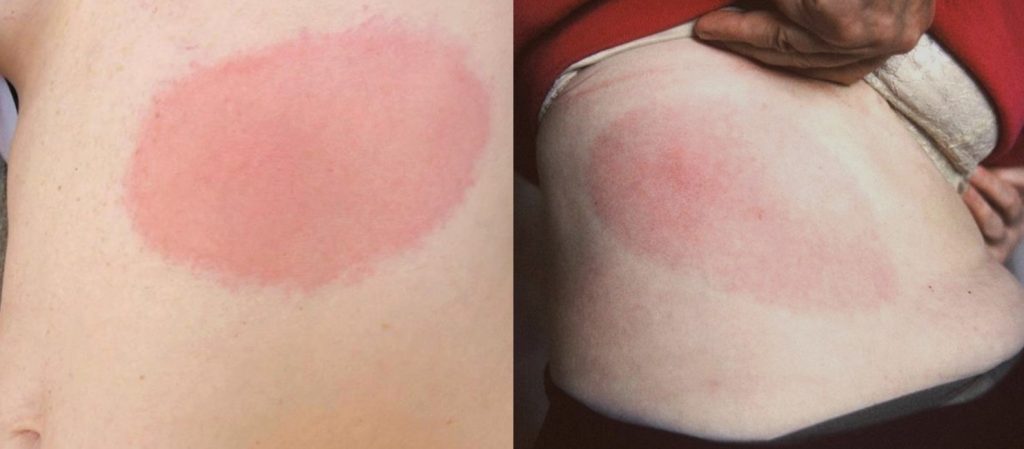
Rumień wędrujący (postać nietypowa) (Fot. J. Zajkowska).
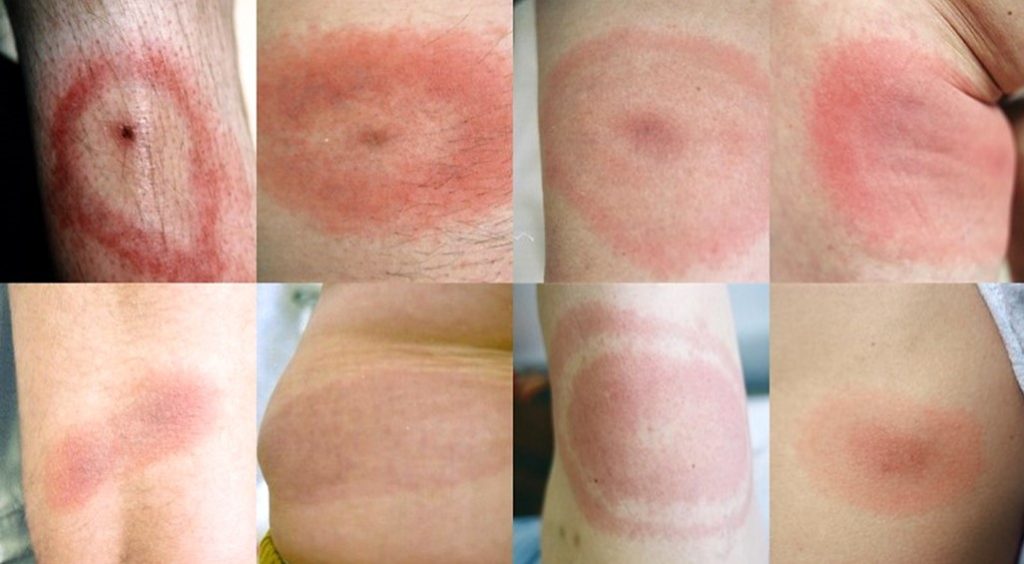
Różne manifestacje rumienia wędrującego (Fot. J. Zajkowska).
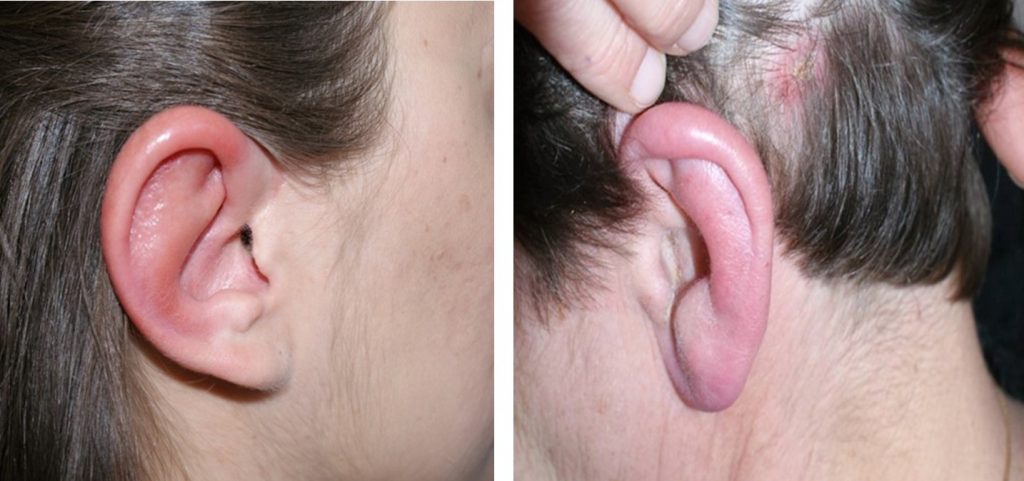
Chłoniak limfatyczny skóry (Fot. J. Zajkowska).

Przewlekłe zanikowe zapalenie skóry kończyn (późna borelioza) (Fot. J. Zajkowska).
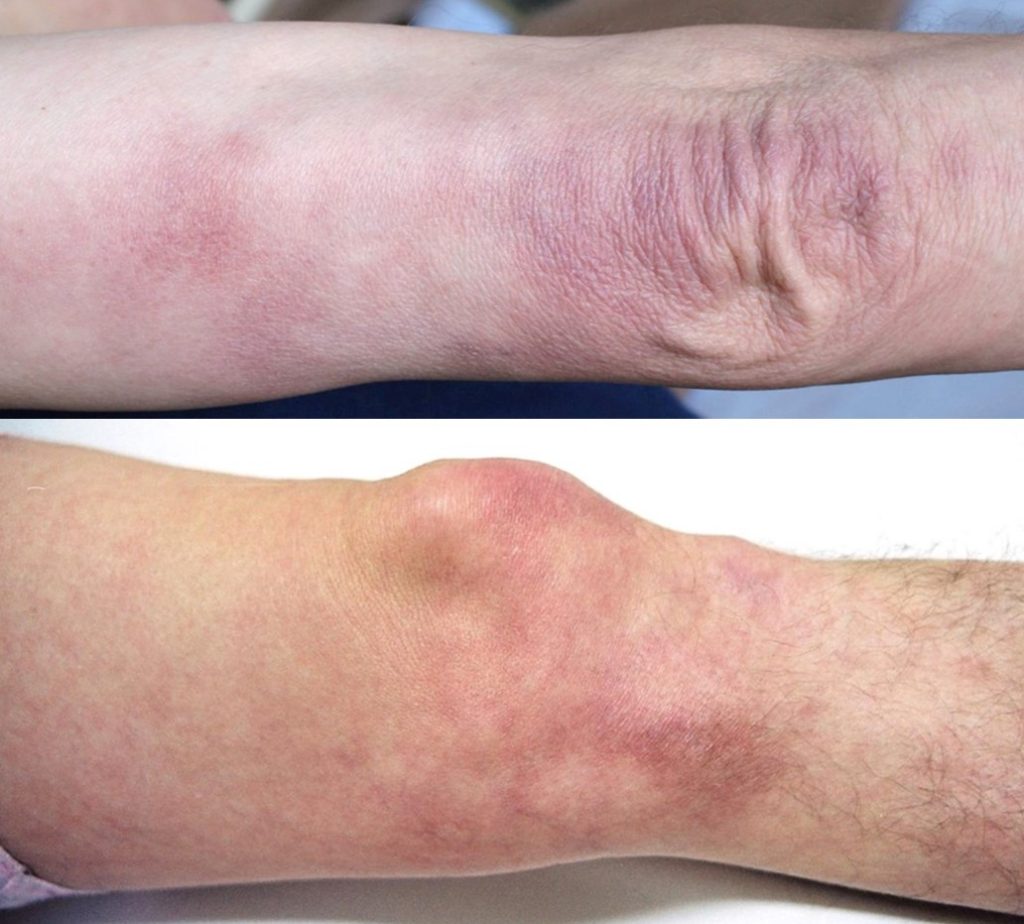
Przewlekłe zanikowe zapalenie skóry kończyn (późna borelioza) (Fot. J. Zajkowska).
Neuroborelioza (lyme neuroboreliosis, LNB). W Europie, zaburzenia neurologiczne uważa się za najczęstsze symptomy LB, po zmianach skórnych. Szacuje się, że dotyczą one powyżej 35% zakażonych. Aż 95% wszystkich przypadków LNB stanowi tzw. wczesna neuroborelioza, której objawy neurologiczne trwają krócej niż 6 miesięcy. Odznacza się ona zwykle nagłym i burzliwym przebiegiem i może być pierwszym objawem LB. Pozostałe 5%, klasyfikuje się, jako późną LNB. Najczęstszą manifestacją wczesnej LNB jest (i) bolesne zapalenie korzeni nerwowych (radiculoneuropathia, tzw. zespół korzeniowy; u 86% chorych), (ii) jedno lub obustronne porażenie VII nerwu czaszkowego tj. twarzowego (neuritis; u 60%). Sporadycznie porażenia nerwów czaszkowych mogą dotyczyć także gałkoruchowych (III–IV) i odwodzącego (VI); zaburzenia widzenia pod postacią dwojenia obrazu.
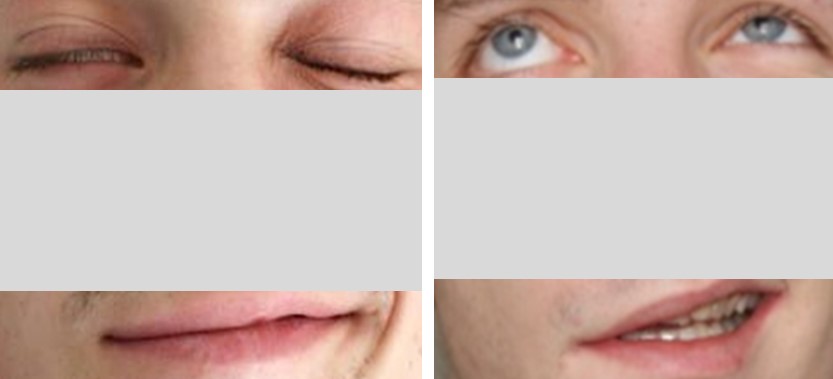
Jednostronne porażenie VII nerwu czaszkowego (wczesna neuroborelioza) (Fot. J. Zajkowska).
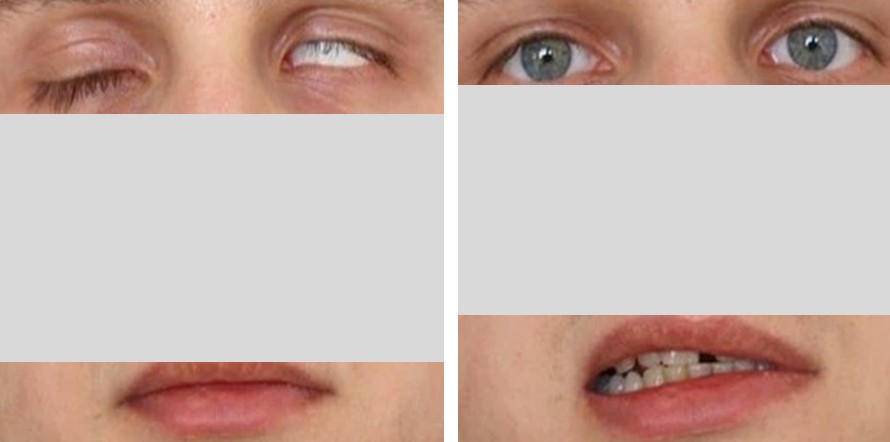
Obustronne porażenie VII nerwu czaszkowego (wczesna neuroborelioza) (Fot. J. Zajkowska).
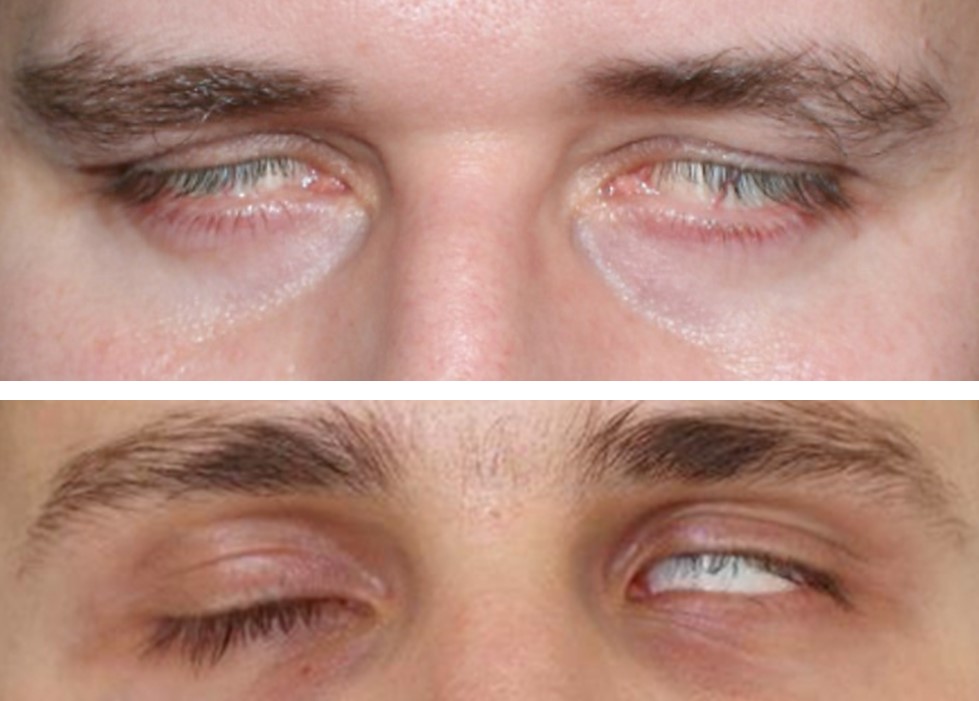
Obustronne porażenie VII nerwu czaszkowego (wczesna neuroborelioza) (Fot. J. Zajkowska).
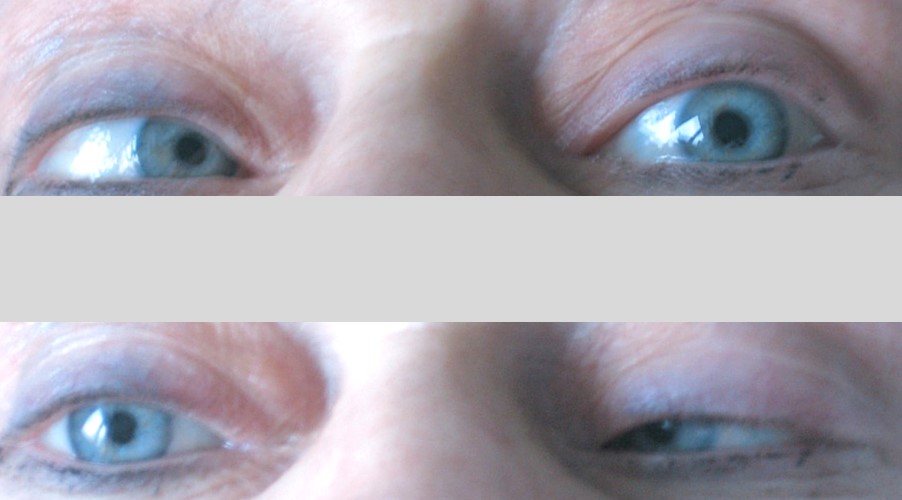
Obustronne porażenie nerwu VI odwodzącego (wczesna neuroborelioza) (Fot. J. Zajkowska).
Anaplazmoza – ostra, bakteryjna choroba gorączkowa, antropozoonoza przenoszona przez kleszcze, wywoływana przez zakażenie Anaplasma phagocytophilum, bakterię wewnątrzkomórkową, atakującą granulocyty. Objawy ludzkiej anaplazmozy granulocytarnej są nieswoiste. Najczęściej jest to gorączka o nagłym początku z bólem głowy, dreszczami, złym samopoczuciem i bólami mięśni. U większości pacjentów choroba ma przebieg łagodny lub średnio-ciężki. Najczęściej dochodzi do wyleczenia, nawet bez stosowania właściwej antybiotykoterapii. Rokowanie pogarsza starszy wiek chorych, przewlekłe choroby współistniejące (nowotwory, immunosupresja) oraz opóźnione stosowanie właściwych antybiotyków.
Babeszjoza – ludzka babeszjoza jest zakaźną, podobną do malarii chorobą, wywoływaną przez wewnątrzerytrocytowe pierwotniaki z rodzaju Babesia (Babesia divergens, Babesia venatorum, Babesia microti) Gatunki Babesia są dobrze znanymi patogenami u zwierząt. Babeszjozę można nabyć poprzez ukąszenie zarażonego kleszcza, transfuzję krwi lub przez transmisję przezłożyskową. Skutecznie leczona chemioterapeutykami.
Tularemia – Choroba wywołana przez bakterię Francisella tularensis to zoonoza. Bakteria może zostać przeniesiona na człowieka przez wkłucie kleszcza, Ixodes ricinus ale i Dermacentor reticularis. Powoduje wówczas powiększenie węzłów chłonnych. Wymaga leczenia antybiotykami.
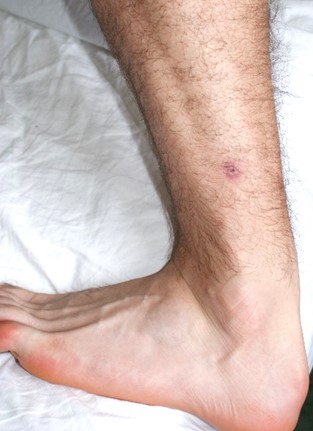
Tularemia. Zmiana skórna w miejscu ukłucia (Fot. J. Zajkowska).
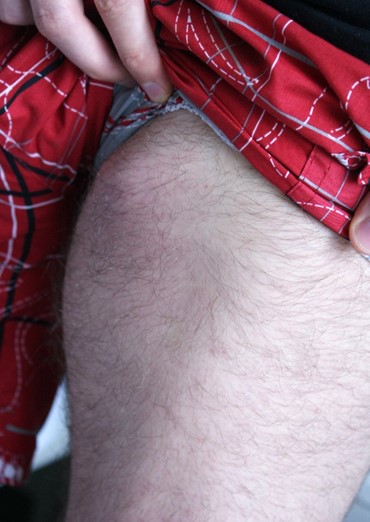
Tularemia. Opuchnięte i bolesne węzły limfatyczne (Fot. J. Zajkowska).
 Polskie Towarzystwo Badań Nad Kleszczami – im. Krzysztofa Siudy
Polskie Towarzystwo Badań Nad Kleszczami – im. Krzysztofa Siudy